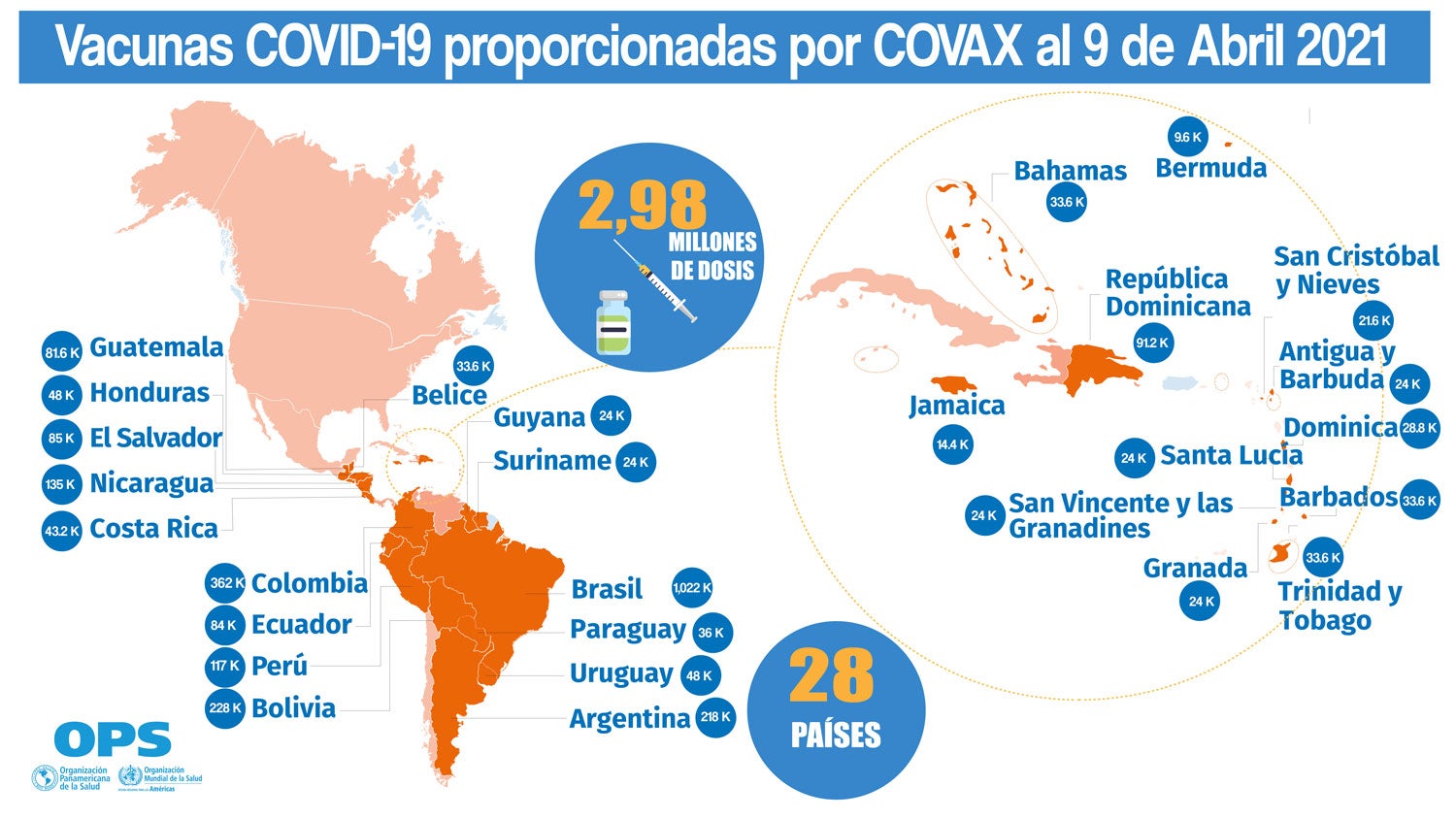
Monica de Bolle Profesor, Universidad Johns Hopkins El Fondo Monetario Internacional (FMI) pidió recientemente un esfuerzo global acelerado para distribuir vacunas para poner fin a la pandemia de COVID-19. Fue un paso bienvenido porque las declaraciones oficiales anteriores de los líderes mundiales no han logrado implementar políticas específicas para llegar a las poblaciones desesperadas, particularmente en los países de ingresos bajos y medianos. El FMI también tuvo razón al reconocer que el costo de contener la pandemia de COVID-19 es mucho menor que los beneficios generales para la economía mundial de la cobertura total de vacunas. Pero podría haber ido más allá al reconocer que las ineficientes reglas de asignación de vacunas actualmente vigentes deben ser reemplazadas por nuevas estructuras institucionales cooperativas y pasos más concretos por parte de los países del Grupo de los Veinte (G20). El FMI está abordando el problema de forma demasiado restringida. Apoya firmemente que las donaciones y la distribución de vacunas se lleven a cabo únicamente a través de las instalaciones de COVAX . COVAX es uno de los tres pilares de la iniciativa conocida como Access to COVID-19 Tools (ACT) Accelerator, que se lanzó en abril de 2020 en un evento coorganizado por la Organización Mundial de la Salud (OMS), la Comisión Europea, presidente francés Emmanuel Macron y la Fundación Bill y Melinda Gates. COVAX se creó para facilitar el acceso equitativo a las vacunas. Los dos primeros pilares se centraron en el acceso equitativo a los diagnósticos y al tratamiento. A pesar de lo útil que ha sido el arreglo, su modelo de abordar el problema se ha vuelto obsoleto. Desde su creación el año pasado, las vacunas se han vuelto más disponibles, pero la distribución y otros problemas se han vuelto más evidentes. COVAX proporcionó un buen modelo de referencia para las necesidades de salud pública esperadas. También fue útil para establecer objetivos prioritarios. La clave fue vacunar a aproximadamente el 20% de la población de cada país lo más rápido posible. Pero la instalación adolece de dos defectos importantes. En primer lugar, asigna principalmente las vacunas en proporción al tamaño de la población, que no es la mejor métrica de salud pública. En segundo lugar, no considera la capacidad de los países para implementar campañas de inmunización masivas. Defectos El establecimiento de objetivos de distribución de vacunas sobre la base del tamaño de la población es erróneo por varias razones. En primer lugar, ignora la complejidad del problema. Los países se encuentran en etapas muy diferentes de la pandemia. Algunos están sufriendo pérdidas horribles y sus sistemas de salud se han derrumbado . Otros carecen de las medidas adecuadas de salud pública y la adherencia social a estas medidas es inadecuada. Por otro lado, otros enfrentan escenarios mucho menos desalentadores. Mucho se ha hablado de la falta de vacunas en muchos países africanos. Pero por precario que sea este problema en el continente, los países africanos no están experimentando actualmente los brotes extremadamente agresivos observados en India, Nepal, Brasil y muchos otros países latinoamericanos. Estos casos ponen al descubierto las deficiencias de la distribución de vacunas sobre la base de un criterio de población: la métrica no capta la gravedad de los problemas subyacentes de salud pública que enfrentan las diferentes naciones. Criterios de asignación La asignación de vacunas, ya sea a través de COVAX o directamente, debe basarse en métricas de salud pública. Éstas incluyen: La tasa de incidencia . Mide la cantidad de casos nuevos de COVID-19 que ocurren durante un período de tiempo específico en una población en riesgo de desarrollar la enfermedad. Generalmente expresada como incidencia por un cierto número de personas (1,000, 10,000, 100,000), la tasa es una medida de eventos, es decir, la transición de un estado no enfermo a otro enfermo y, por lo tanto, una medida de riesgo. Los países con niveles de riesgo más altos calculados utilizando la tasa de incidencia deben tener prioridad en las asignaciones de vacunas. La tasa de ataque . Mide el número de personas susceptibles que se enferman en un período de tiempo determinado como porcentaje del número total de personas susceptibles. Los aumentos en la tasa de ataque pueden sugerir que una variante viral que es más transmisible se está volviendo dominante en un determinado país. De hecho, las tasas de ataque más altas se asociaron con la aparición de Alpha, o B.1.1.7, en el Reino Unido , Gamma o P.1, en Brasil y Delta, o B.1.617, en India . Por lo tanto, sin una vigilancia genómica generalizada, la tasa de ataque puede ayudar a mapear la propagación de variantes peligrosas de interés. Capacidad del sistema de salud. Esto se mide por el número de camas de cuidados intensivos por cada 1.000 personas en un país determinado, por ejemplo. Cumplir con estas y otras métricas para la asignación de vacunas garantizaría que las vacunas lleguen a los países que tienen la mayor necesidad inmediata. La asignación de vacunas también debe tener en cuenta la capacidad que tienen los países para distribuirlas internamente. Recientemente, Malawi quemó 20.000 dosis de la vacuna Oxford / AstraZeneca solo 18 días después de recibirlas debido al riesgo de caducidad. Sudán del Sur ha anunciado que el gobierno enviará de vuelta a COVAX 72.000 dosis de la vacuna Oxford / AstraZeneca, nuevamente debido al riesgo de caducidad. Si bien estos eventos se asocian con un aumento de la vacilación a la vacuna después de eventos raros de coagulación de la sangre asociados con la vacuna Oxford / AstraZeneca, también ocurre que muchos países de África, así como en otras regiones, carecen de los recursos para montar campañas de vacunación eficaces . Sin la financiación necesaria para estas campañas, la donación de dosis no solo es insuficiente, sino que también es un desperdicio de dosis de vacunas que salvan vidas, como ilustran los casos de Malawi y Sudán del Sur. Que se necesita Los esfuerzos de asignación de vacunas deben guiarse por principios de equidad y eficiencia. Al centrarse principalmente en la equidad, COVAX y otras iniciativas actualmente no logran administrar dosis de vacunas para abordar emergencias de salud pública en todo el mundo. Además, el enfoque excesivo en la distribución equitativa deja fuera las capacidades y recursos que tienen los países para montar campañas masivas de vacunación. Mejorar la estructura existente requiere pasos concretos en la cooperación global. Esto incluye un acuerdo sobre las pautas y métricas de salud pública para la distribución de vacunas, donaciones reales de dosis de acuerdo con estas pautas en lugar de compromisos abiertos o promesas de donar dosis excedentes, y mecanismos para garantizar que las cadenas de suministro de vacunas puedan funcionar sin problemas. El diseño de esta estructura debe ser el principal objetivo del G20 en los próximos meses tanto para luchar contra la pandemia actual como para prepararse para las futuras.
Publicado el 08 jun. 2021
COVAX no logra detener la pandemia de COVID-19 : aquí está el por qué y cómo solucionarlo